Огляд
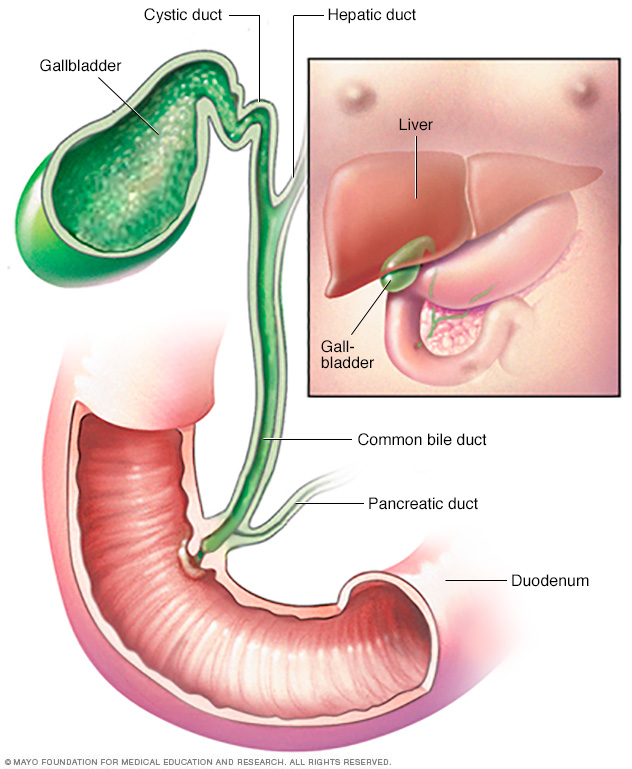
Холангіокарцинома є тип раку, який утворюється в жовчних протоках. Bклубові протоки являють собою тонкі трубки, які несуть жовч травної рідини. Жовчні протоки з’єднують вашу печінку з жовчним міхуром і тонкою кишкою. Рак жовчної протоки – рідкісна форма раку, яка частіше зустрічається у людей старше 50 років, хоча може виникнути в будь-якому віці.
Лікарі поділяють холангіокарциному на різні типи залежно від того, де рак відбувається в жовчних протоках:
- Внутрішньопечінкова холангіокарцинома зустрічається в частинах жовчних проток у печінці і іноді класифікується як тип раку печінки.
- Іларна холангіокарцинома відбувається в жовчних протоках безпосередньо за межами печінки. Цей тип також називають перихілярною холангіокарциномою.
- Дистальна холангіокарцинома відбувається в тій частині жовчної протоки, яка знаходиться найближче до тонкої кишки.
Холангіокарцинома – це тип пухлини, який дуже важко піддається лікуванню.
Симптоми холангіокарциноми
Симптоми холангіокарциноми включають:
- Пожовтіння шкіри та пожовтіння очей (жовтяниця)
- Інтенсивно свербить шкіра
- Табурети білого кольору
- Втома
- Біль у животі
- Непередбачена втрата ваги
Коли потрібно звернутися до лікаря?
Вам потрібно звернутися до лікаря, якщо у вас є стійка втома, біль у животі, жовтяниця або інші ознаки та симптоми, які вас турбують. Ваш лікар може направити вас до фахівця з захворювань органів травлення (гастроентеролога).
Що викликає холангіокарциному?
Холангіокарцинома виникає, коли клітини жовчних проток розвивають зміни (мутації) у своїй ДНК – матеріалі, який надає інструкції щодо кожного хімічного процесу у вашому організмі. Мутації ДНК спричиняють зміни в інструкціях. Одним із результатів є те, що клітини можуть почати рости поза контролем і з часом утворювати пухлину – масу ракових клітин. Незрозуміло, що викликає генетичні мутації, що призводять до раку.
Фактори ризику
Фактори, які можуть збільшити ризик розвитку холангіокарциноми, включають:
- Первинний склерозуючий холангіт. Це захворювання викликає затвердіння і рубцювання жовчних проток.
- Хронічні захворювання печінки. Рубці на печінці, викликані хронічними захворюваннями печінки в анамнезі, збільшують ризик розвитку холангіокарциноми.
- Проблеми з жовчовивідними протоками при народженні. Люди, народжені з холедохальної кістою, яка викликає розширені та нерегулярні жовчні протоки, мають підвищений ризик розвитку холангіокарциноми.
- Паразит печінки. У районах Південно-Східної Азії холангіокарцинома пов’язана з зараженням печінковим чумаком, яке може виникнути внаслідок вживання в їжу сирої або недовареної риби.
- Літній вік. Холангіокарцинома найчастіше зустрічається у дорослих старше 50 років.
- Куріння. Куріння пов’язане з підвищеним ризиком розвитку холангіокарциноми.
Профілактика холангіокарциноми
Немає способу запобігти холангіокарциному. Але ви можете зменшити ризик захворювання, якщо:
- Киньте курити тютюн. Куріння тютюну пов’язане з підвищеним ризиком розвитку холангіокарциноми. Якщо ви палите, вам потрібно зупинитися. Якщо ви раніше намагалися кинути палити і не мали успіху, поговоріть зі своїм лікарем про стратегії, які допоможуть вам кинути палити.
-
Знизьте ризик захворювань печінки. Хронічна хвороба печінки пов’язана з підвищеним ризиком розвитку холангіокарциноми. Деякі причини захворювань печінки не можна запобігти, але інші причини можна запобігти. Робіть все можливе, щоб піклуватися про свою печінку.
Наприклад, щоб зменшити ризик запалення печінки, вживайте алкоголь у помірних кількостях. Підтримуйте здорову вагу. При роботі з хімічними речовинами дотримуйтесь інструкцій з техніки безпеки на контейнері.
Дослідження, опубліковане в 2016 році, показало, що вживання аспірину може допомогти зменшити ризик розвитку холангіокарциноми. У дослідженні брали участь дані про майже 4800 людей. Потрібні подальші дослідження, щоб бути впевненими, що тривале вживання аспірину безпечно для профілактики раку.
Діагностика холангіокарциноми
Якщо ваш лікар підозрює холангіокарциному, він може призначити вам один або декілька з таких тестів:
- Тести функції печінки. Аналізи крові для вимірювання функції печінки можуть дати вашому лікарю підказки про те, що викликає ваші ознаки та симптоми.
-
Тест маркера пухлини. Перевірка рівня антигену раку (CA) 19-9 у вашій крові може дати вашому лікарю додаткові підказки щодо вашого діагнозу. CA 19-9 – це білок, який надмірно продукується клітинами раку жовчних проток.
Високий рівень CA 19-9 у вашій крові не означає, що у вас рак жовчної протоки. Цей результат може мати місце і при інших захворюваннях жовчних шляхів, таких як запалення жовчних проток і непрохідність.
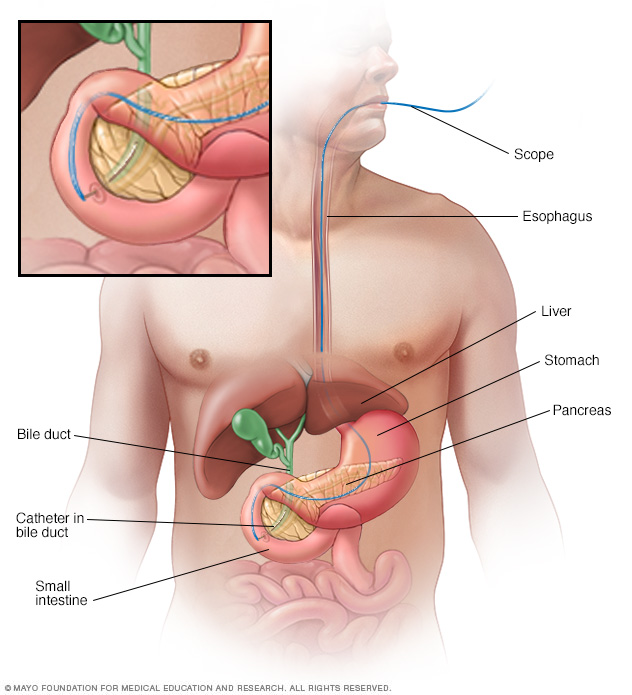
- Тест для дослідження жовчної протоки за допомогою маленької камери. Під час ендоскопічної ретроградної холангіопанкреатографії (ERCP) тонка трубка, оснащена крихітною камерою, проходить через горло та через шлунково-кишковий тракт до тонкої кишки. Камера використовується для дослідження ділянки, де жовчні протоки з’єднуються з тонкою кишкою. Ваш лікар може також використовувати цю процедуру для введення барвника в жовчні протоки, щоб допомогти їм краще показатись на візуалізаційних тестах.
- Тести зображень. Тести візуалізації можуть допомогти лікарю побачити будь-які відхилення у роботі внутрішніх органів, які можуть свідчити про холангіокарциному. Методи діагностики раку жовчних проток включають комп’ютерну томографію (КТ) та магнітно-резонансну томографію (МРТ) у поєднанні з магнітно-резонансною холангіопанкреатографією (MRCP). MRCP все частіше використовується як неінвазивна альтернатива ERCP. Він пропонує тривимірні зображення без необхідності використання барвника для покращення зображень.
-
Процедура вилучення зразка тканини для тестування. Біопсія – це процедура видалення невеликої проби тканини для дослідження під мікроскопом.
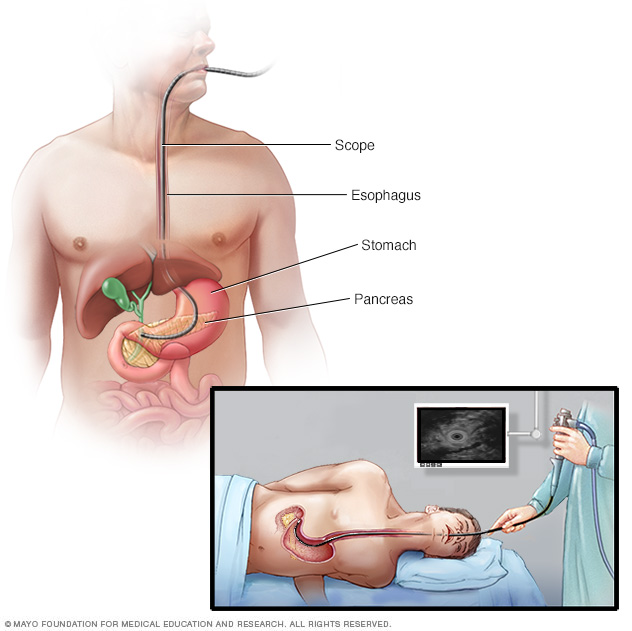
Якщо підозріла ділянка розташована зовсім недалеко від місця приєднання жовчної протоки до тонкої кишки, лікар може отримати зразок біопсії під час ЕРХП. Якщо підозріла ділянка знаходиться всередині печінки або поблизу неї, лікар може отримати зразок тканини, вставивши довгу голку через шкіру на уражену ділянку (аспірація тонкою голкою). Ваш лікар може використовувати візуалізаційний тест, такий як ендоскопічне ультразвукове дослідження або КТ, щоб направити голку в точну область.
Те, як ваш лікар збирає зразок біопсії, може вплинути на те, які варіанти лікування вам доступні пізніше. Наприклад, якщо ваш рак жовчної протоки буде біоптований тонкоїгольною аспірацією, ви станете непридатними для трансплантації печінки. Не соромтеся запитати про досвід лікаря з діагностикою холангіокарциноми. Якщо у вас є якісь сумніви, отримайте другу думку.
Якщо ваш лікар підтверджує діагноз холангіокарцинома, він намагається визначити ступінь (стадію) раку. Часто це передбачає додаткові тести на зображення. Ваша стадія раку допомагає визначити ваш прогноз та варіанти лікування.
Лікування холангіокарциноми
Методи лікування холангіокарциноми можуть включати:
- Хірургія. По можливості лікарі намагаються видалити якомога більше раку. При дуже малому раку жовчної протоки це передбачає видалення частини жовчної протоки та приєднання посічених кінців. Для більш запущеного раку жовчних проток також можуть бути видалені прилеглі тканини печінки, тканини підшлункової залози або лімфатичні вузли.
- Пересадка печінки. Хірургічне втручання з метою видалення печінки та заміни її донором (трансплантація печінки) може бути певним варіантом у деяких випадках для людей з голангової холангіокарциномою. Для багатьох трансплантація печінки є ліком від голархіокарциноми, але існує ризик того, що рак повториться після трансплантації печінки.
- Хіміотерапія. Хіміотерапія використовує препарати для знищення ракових клітин. Хіміотерапія може застосовуватися до трансплантації печінки. Ця терапія також може бути варіантом для людей із запущеною холангіокарциномою, щоб допомогти уповільнити хворобу та полегшити ознаки та симптоми.
- Радіотерапія. Променева терапія використовує джерела високої енергії, такі як фотони (рентгенівські промені) і протони, для пошкодження або знищення ракових клітин. Променева терапія може використовувати апарат, який спрямовує радіаційні промені на ваше тіло (зовнішнє променеве випромінювання). Або цю терапію можна провести, помістивши радіоактивний матеріал всередину вашого тіла поблизу місця вашого раку (брахітерапія).
- Фотодинамічна терапія. При фотодинамічній терапії світлочутлива хімічна речовина вводиться у вену і накопичується в швидкозростаючих ракових клітинах. Лазерне світло, спрямоване на рак, викликає хімічну реакцію в ракових клітинах, вбиваючи їх. Зазвичай вам знадобиться кілька процедур. Фотодинамічна терапія може допомогти полегшити ваші ознаки та симптоми, а також може уповільнити ріст раку. Вам потрібно уникати перебування на сонці після процедур.
- Дренаж жовчних шляхів. Дренаж жовчних шляхів – це процедура відновлення потоку жовчі. Цю терапію можна проводити шляхом шунтування для перенаправлення жовчі навколо раку або стентів для утримання відкритої жовчної протоки, яка руйнується раком. Дренаж жовчних шляхів допомагає полегшити ознаки та симптоми холангіокарциноми.
Оскільки холангіокарцинома є дуже складним типом пухлини для лікування, не соромтеся запитати про досвід свого лікаря з лікування захворювання. Якщо у вас є якісь сумніви, отримайте другу думку.
Клінічні випробування
Клінічні випробування – це дослідження для перевірки нових методів лікування, таких як системна терапія та нові підходи до хірургії. Якщо лікування, яке вивчається, виявиться більш безпечним та ефективним, ніж сучасні методи лікування, це може стати новим стандартом лікування.
Клінічні випробування на холангіокарциному можуть дати вам можливість спробувати нову цілеспрямовану терапію або хіміотерапевтичні препарати.
Клінічні випробування не можуть гарантувати лікування, і вони можуть мати серйозні або несподівані побічні ефекти. З іншого боку, клінічні дослідження раку ретельно контролюються, щоб забезпечити їх проведення якомога безпечніше. Вони пропонують доступ до процедур, які інакше не були б вам доступні.
Поговоріть зі своїм лікарем про те, які клінічні випробування можуть вам підійти.
Підтримуюча (паліативна) допомога
Паліативна допомога – це спеціалізована медична допомога, яка спрямована на надання допомоги від болю та інших симптомів серйозної хвороби. Фахівці з паліативної допомоги працюють з вами, вашою родиною та іншими лікарями, щоб надати додаткову підтримку, яка доповнює вашу постійну допомогу. Паліативну допомогу можна застосовувати під час агресивного лікування, такого як хірургічне втручання.
Коли паліативна допомога використовується разом з іншими відповідними методами лікування – навіть незабаром після встановлення діагнозу – люди з раком можуть почуватись краще і можуть жити довше.
Паліативну допомогу надають бригади лікарів, медсестер та інших спеціально підготовлених фахівців. Ці групи мають на меті покращити якість життя хворих на рак та їхніх сімей. Паліативна допомога – це не те саме, що догляд у хоспісі чи догляд після закінчення життя.
.

















Discussion about this post