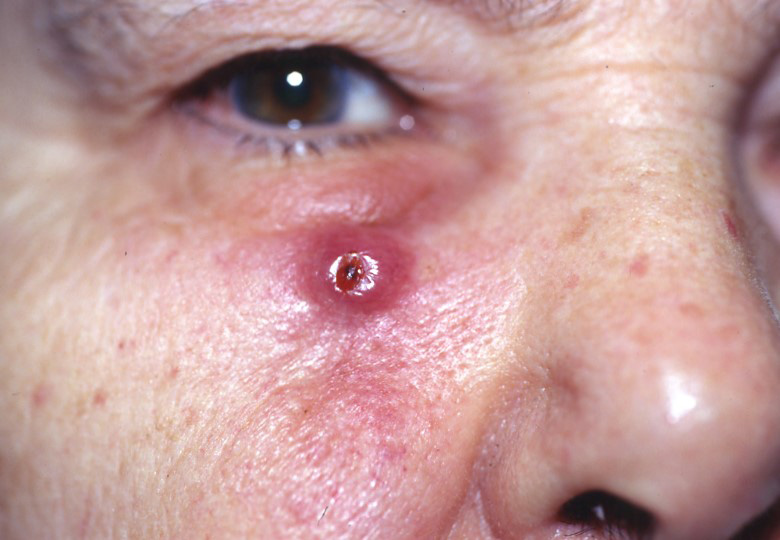
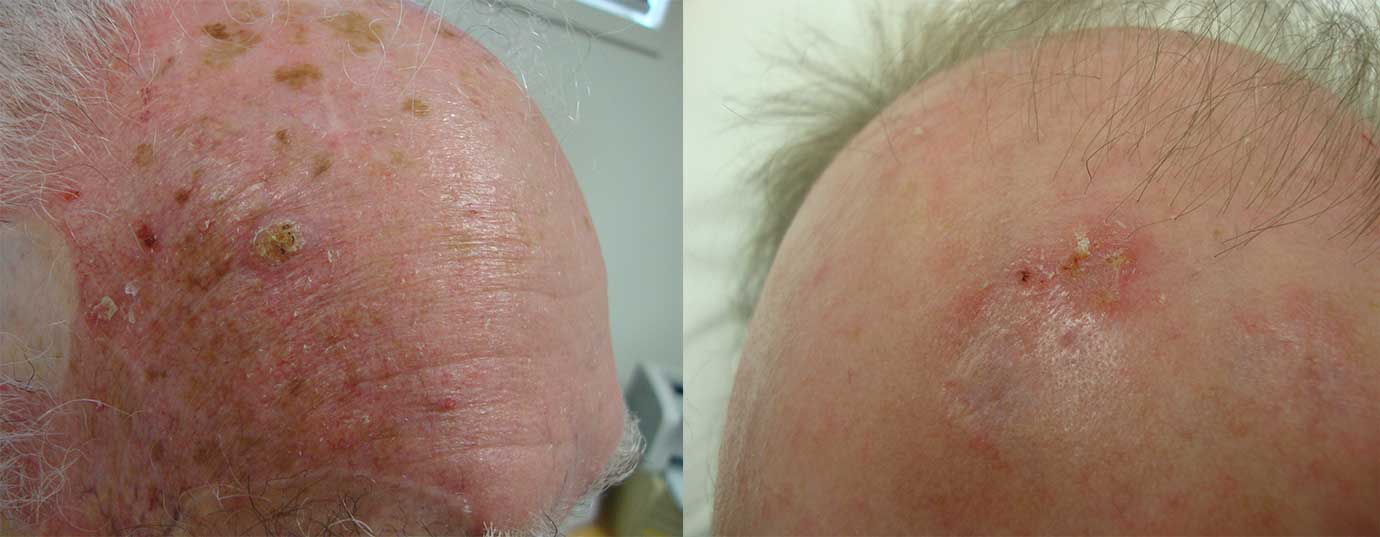
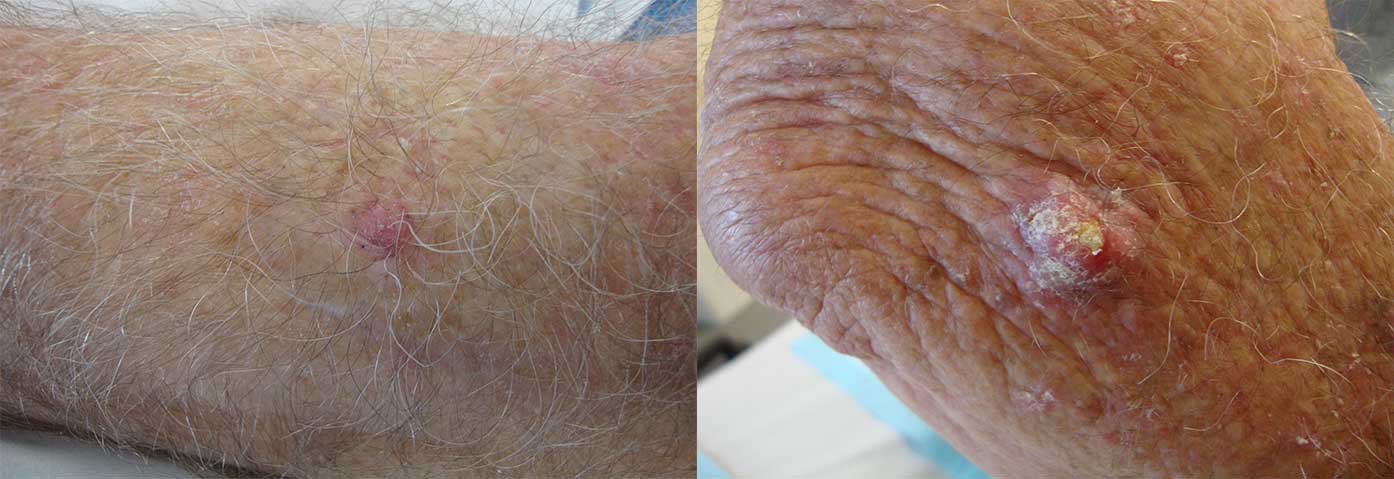
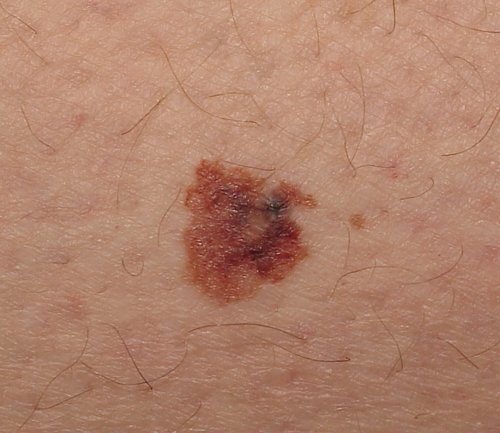
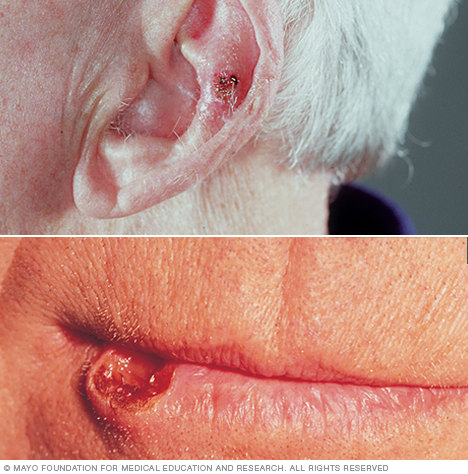
Плоскоклітинний рак – це рак, який починається в плоскоклітинних клітинах шкіри.
Плоскоклітинні клітини (кератиноцити) є основними структурними клітинами епідермісу (зовнішнього шару шкіри). Плоскоклітинний рак – рак цих клітин. Плоскоклітинний рак – друга за поширеністю форма раку шкіри.
- Густі лускаті нарости з’являються на шкірі і не заживають.
- Для діагностики раку лікарі роблять біопсію.
- Лікування хірургічним шляхом, хіміотерапевтичні препарати, нанесені на шкіру, а іноді променева терапія зазвичай можуть вилікувати цей рак, якщо він не поширився.
- Якщо рак пошириться на інші частини тіла, це може призвести до летального результату.
Хто ризикує розвинути плоскоклітинний рак шкіри?
Плоскоклітинний рак шкіри зареєстрований на всіх ділянках тіла, у всіх расах та у всьому світі. Однак світла шкіра, підвищений кумулятивний вплив ультрафіолету та імуносупресія значно підвищують ризик розвитку плоскоклітинного раку.
Захворюваність на плоскоклітинний рак у всьому світі значно коливається залежно від типу шкіри та впливу ультрафіолету. Повідомляється, що рівень захворюваності в Австралії, серед населення світлого типу шкіри з інтенсивним опроміненням ультрафіолетом, становить 250 на 100 000. На відміну від цього, рівень чорношкірих американців становить 3 на 100 000. Приблизно у 250 000 осіб у США щорічно діагностується плоскоклітинний рак шкіри.
Терапевтичне опромінення ультрафіолетом та використання кабіни для засмаги також корелюють із більшим рівнем захворюваності на плоскоклітинний рак. Особи, які коли-небудь використовували засіб для засмаги, мають в 2,5 рази підвищений ризик розвитку плоскоклітинного раку. Особи, які отримували терапевтичний ультрафіолетовий вплив на псоріаз, демонструють дозозалежний підвищений ризик розвитку плоскоклітинного раку.
Окрім взаємозв’язку з кумулятивним ультрафіолетовим опроміненням та типом шкіри, до інших факторів ризику належать: імуносупресія, старший вік, певний хімічний вплив, іонізуюче випромінювання, вірусна інфекція, хронічні рубці або запалення та генетичні порушення.
Імунодепресія, особливо у випадку реципієнтів твердосплавних органів, сильно корелює з підвищеним ризиком розвитку плоскоклітинного раку. Частота плоскоклітинного раку у реципієнтів твердих органів у 65–250 разів вища, ніж серед загальної популяції. Ця частота корелює зі ступенем імуносупресії та часом після трансплантації. Введення вориконазолу, потужного протигрибкового агента, реципієнтам твердих органів також сприяє збільшенню ризику розвитку шкірно-плоскоклітинного раку. Крім того, плоскоклітинний рак у реципієнтів твердих органів, як правило, розвивається в більш молодому віці та поводиться агресивніше, ніж у тих, хто розвивається у контрольних групах, які відповідають віку.
Деякі новіші імунодепресивні схеми, включаючи інгібітори mTOR, такі як сиролімус, пов’язані з нижчими показниками плоскоклітинного раку.
Повідомлялося, що кілька нещодавно запроваджених інгібіторів мультикінази, що застосовуються в онкології, таких як сорафеніб та сунітиніб, викликають шкірно-плоскоклітинний рак. Інгібітор BRAF, затверджений FDA для лікування меланоми IV стадії, вемурафеніб, також асоціюється із збільшеною частотою плоскоклітинного раку.
Неіатрогенно ослаблені імунодефіцитні особи, включаючи хворих на хронічний лімфолейкоз або вірус імунодефіциту людини, також демонструють підвищену частоту та більш агресивну поведінку плоскоклітинного раку.
Поліциклічні ароматичні вуглеводні, пестициди, миш’як та інші хімічні впливи тісно пов’язані з розвитком плоскоклітинного раку. Дослідники повідомляють про зв’язок між опроміненням вуглеводнів (сажі в димоході) та плоскоклітинним раком у трубочистів.
Отримана доза іонізуючого випромінювання корелює із зростаючим ризиком розвитку плоскоклітинного раку. Однак латентний період може становити 20 або більше років.
Інфекція вірусом папіломи людини (ВПЛ) асоціюється з околоногтевим, генітальним та вірусно-плоскоклітинним раком. Зокрема, типи ВПЛ 16, 31, 35 та 51 асоційовані з плоскоклітинним раком.
Подальший розвиток плоскоклітинного раку в рубцях, опроміненні, зонах термічного ураження та хронічних запальних процесах добре описаний. Зазвичай існує латентний період у кілька років між початковою травмою та подальшим розвитком плоскоклітинного раку. У осіб із темнішим кольором обличчя захворюваність на плоскоклітинний рак, вторинний після рубців, термічної травми або хронічного запалення, перевищує частоту через опромінення ультрафіолетом.
Багато генетичних розладів тісно пов’язані з плоскоклітинним раком. Xeroderma pigmentosum – це група розладів, що характеризуються дефектами відновлення ДНК. У цих пацієнтів плоскоклітинний рак розвивається у тисячі разів вище, ніж загальна популяція.
Знижений синтез меланіну є однією з ключових особливостей очно-шкірного альбінізму; це схиляє постраждалих осіб до збільшення шкоди від ультрафіолетового випромінювання, що призводить до плоскоклітинного раку. У пацієнтів з дистрофічним бульозним епідермолізом розвиваються значні рубці, а також частіше спостерігається плоскоклітинний рак.
.
















Discussion about this post